Infermieri. L’uso dell’ecografo per il monitoraggio della FAV. Quanti ne fanno uso?
In tema di competenze avanzate, ed alla luce di quanto raggiunto nell’assistenza infermieristica, in quelle che sono le realtà più virtuose, avvalersi di strumenti che permettono un monitoraggio sempre più preciso dei pazienti, è diventato routine.
Uno strumento recentemente adottato, ed entrato a far parte della prassi di alcune unità operative, è l’ecografo.
Anche l’ecografia infermieristica è entrata a far parte di quelle che sono le competenze avanzate. Che sia chiaro, non un ecografia diagnostica, ma utilizzata come ausilio e come strumento di supporto al monitoraggio del paziente.
Una delle unità operative dove l’ecografo ha ampio giustificato uso, è la Dialisi, laddove trova la sua ratio nel reperimento degli accessi vascolari e nel monitoraggio della FAV, al fine di prevenirne le complicanze.
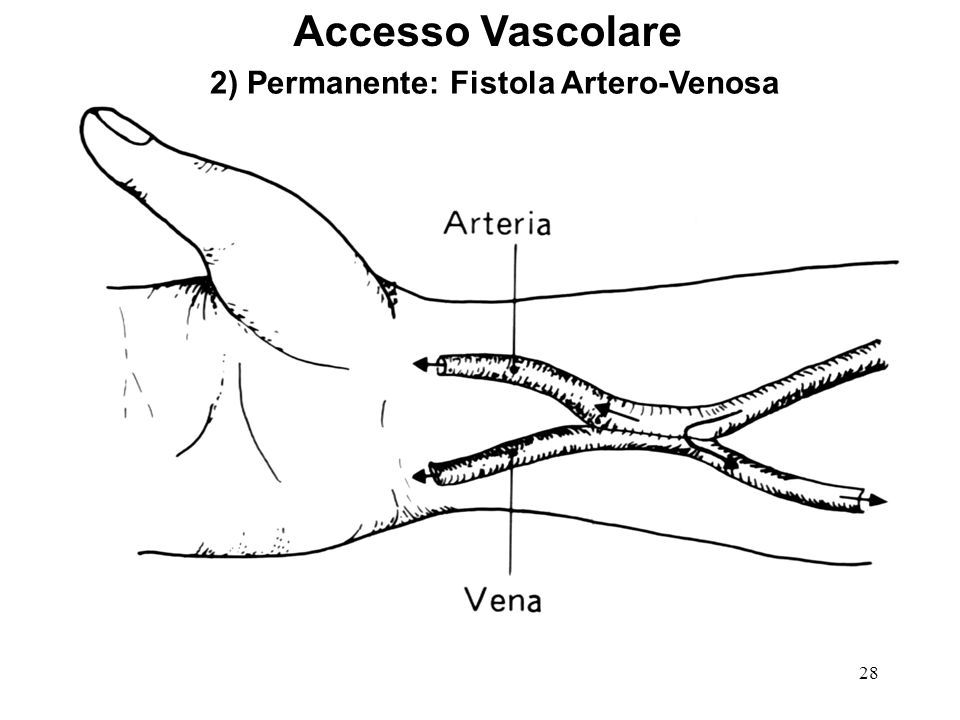
Cos’è una Fav
La Fav, fistola artero- venosa, è uno degli accessi vascolari più utilizzati per il trattamento emodialitico.
Il suo primo confezionamento risale al 1966, grazie a James E.Cimino, Micheal Brescia, in collaborazione con Kenneth Appell.
Nel gergo, confezionare una fistola, vuol dire creare una anastomosi tra l’arteria radiale e la vena cefalica del polso; la connessione tra i due letti vascolari, porta ad una modificazione delle pareti della vena, fenomeno chiamato maturazione o arterializzazione della vena, ed alla creazione di un vaso che permetta una portata tale da garantire una dialisi efficace ed efficiente.
La Fav non è l’unico accesso possibile, in emergenza o in mancanza di un letto vascolare adeguato che permetta il confezionamento della fistola, si ricorre al posizionamento di un CVC, catetere venoso centrale, ma sicuramente la Fav rappresenta la Gold Standard per diverse ragioni:
-
minore incidenza di complicanze come occlusioni ed infezioni
-
maggior efficienza dialitica
-
ricoveri meno frequenti
Proprio perché rappresenta la Gold Standard, va in ogni modo preservata, prevenendo laddove è possibile le eventuali complicanze:
-
stenosi
-
aneurismi
-
trombosi
Le tecniche di monitoraggio della fistola, prevedono diversi livelli, in cui l’ultimo è riservato all’uso dell’ecografo.
Monitorare la fistola ha lo scopo di:
-
ridurre l’incidenza delle complicanze, agendo tempestivamente su quelle in embrione.
Prima di giungere all’utilizzo dell’ecografo, è utile saper valutare la fistola attraverso due primi livelli.
-
Il primo livello prevede l’ispezione e la palpazione della Fav, che permette di rilevare la presenza di aneurismi o di infezioni; l’auscultazione con il fonendoscopio che permette di apprezzare il tipico fruscio, che può essere continuo (fistola funzionante), assente (presenza di occlusioni), irregolare (presenza di stenosi).
-
Il secondo livello prevede, come raccomandato dalle linee guida KDOPI (Kidney Disease Outcomes Quality Initiative), controlli da fare almeno una volta al mese, come la valutazione dell’efficienza della fistola e del trattamento dialitico, con il test del ricircolo o la misurazione del KT/V.
L’ecografia
L’ecografo in dialisi è utile in ordine a due fattori: individuare i punti di repere per la puntura e per la valutazione della fistola.
Gli impieghi più comuni sono:
-
valutazione della maturazione della fistola
-
valutazione della pervietà della fistola
-
misurazione della portata
-
misurazione del diametro venoso minimo e massimo
-
valutazione della presenza di vasi collaterali
-
misurazione della profondità della fistola rispetto alla superficie della cute
-
puntura della fistola in caso di difficoltà nel reperire i punti di accesso arterioso e venoso.
Le fistole non sono sempre facili da pungere, perché non sono maturate correttamente o sono premature, ancora può non essere semplice riuscire a capirne la profondità o la superficializzazione.
L’ecografo in questo caso è un ottimo ausilio, questo fornisce immagini anatomiche in tempo reale, che permettono di seguire l’avanzare dell’ago nei tessuti e, valutarne il corretto posizionamento.
L’ecografia ci permette ancora di riconoscere alterazioni che altrimenti ad occhio nudo non sarebbero visibili, come la presenza di trombi nella ecografia bidimensionale o la valutazione del flusso in modalità doppler.
Fonti:
Ecografia infermieristica Edizione Medicoscientifiche 2009
The National Kidney Foundation Kidney Disease Outcomes Quality Iniatitive
Ph credit: dalweb

 di
di