Assistenza infermieristica all’infezione malarica severa
La Malaria è la patologia parassitaria più importante della specie umana, più di un miliardo di persone nel mondo ne sono infette in più di 103 Paesi diversi, e causa da uno a tre milioni di morti.
Alexandru Cretu, infermiere, ad oggi operante in Emergency, ha magistralmente redatto un articolo a carattere scientifico sulla Malaria e la correlata assistenza infermieristica, che di seguito vi invitiamo a leggere.
 Alexandru Cretu - giovane Infermiere nato nel 1986 in Romania e immigrato in Italia nel 2002, dopo aver conseguito la laurea in Novembre 2010 presso Alma Mater Studiorum Bologna – Facolta’ di Scienze Infermieristiche e dopo aver lavorato 4 anni nelle strutture sanitarie italiane della provincia di Ravenna, da Maggio 2015 e’ in missione con Emergency ONG , prima in Repubblica Centrafricana nella clinica pediatrica dell’organizzazione e poi in Kurdistan all’interno di due campi profughi nella citta’ di Kalar. Inoltre e’ Istruttore HealthCare American Heart Association (AHA) presso Pubblica Assistenza Ravenna e Senior Instructor Emergo Train System (ETS) presso Croce Rossa Italiana comitato di Bologna.
Alexandru Cretu - giovane Infermiere nato nel 1986 in Romania e immigrato in Italia nel 2002, dopo aver conseguito la laurea in Novembre 2010 presso Alma Mater Studiorum Bologna – Facolta’ di Scienze Infermieristiche e dopo aver lavorato 4 anni nelle strutture sanitarie italiane della provincia di Ravenna, da Maggio 2015 e’ in missione con Emergency ONG , prima in Repubblica Centrafricana nella clinica pediatrica dell’organizzazione e poi in Kurdistan all’interno di due campi profughi nella citta’ di Kalar. Inoltre e’ Istruttore HealthCare American Heart Association (AHA) presso Pubblica Assistenza Ravenna e Senior Instructor Emergo Train System (ETS) presso Croce Rossa Italiana comitato di Bologna.
Assistenza infermieristica all’infezione malarica severa
La Malaria è una malattia parassitaria del sangue, trasmessa dalla zanzara Anofele femmina infetta (principale vettore), presente soprattutto nelle zone tropicali. Essa rappresenta la patologia parassitaria più importante della specie umana in quanto più di 1 miliardo di persone ne vengono affette ogni anno in più di 103 paesi diversi ed è causa da 1 a 3 milioni di morti. Nonostante gli efficaci enormi sforzi di controllo l’infezione rimane comunque una minaccia per i paesi non endemici (Nord America, Europa e Russia) ed il principale pericolo per i viaggiatori nei paesi dove ancora risulta presente.
Assieme alla Tubercolosi e all’AIDS la malaria è oggi una delle principali emergenze dell’intero pianeta.
Fig.I : Distribuzione e mortalità della Malaria nel mondo (WHO 2012)
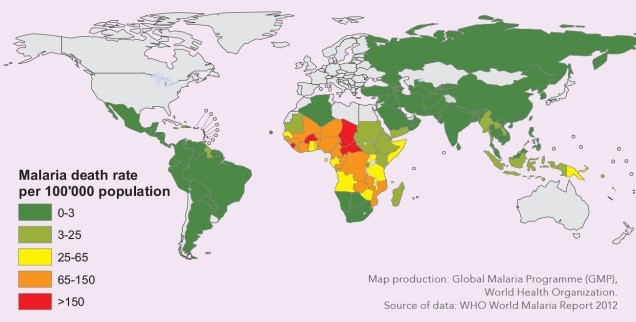
Le 4 specie parassitarie maggiormente diffuse e causa dell’infezione nell’uomo sono Plasmodium falciparum, P. vivax, P. ovale e P. malariae. Quasi la totalità delle morti è dovuta alla specie P. falciparum. Questa specie risulta essere letale con un rapido deterioramento generale, entro 1-2 giorni dalla comparsa dei primi sintomi (circa 10 giorni dalla puntura, tempo necessario alla incubazione), mentre P. vivax e P. ovale sono meno fatali ma, a differenza di P.falciparum, possono cronicizzare (periodo di incubazione compreso fra 15 e 20 giorni dalla puntura di zanzara). La comparsa dei sintomi è determinata dall’invasione sanguigna dei merozoiti [come da Fig. II].
P. falciparum lo troviamo in quasi tutte le aree endemiche soprattutto nell’Africa Sub-sahariana, Papua-Nuova Guinea ed in alcune isole del Pacifico orientale; la quasi totalita’ delle morti dovute alla malaria avviene nell’Africa Sub-sahariana dove poverta’ e condizioni igienico-sanitarie risultano molto precarie. La specie P. vivax e’ predominante in America Latina e Centrale, Asia, Medio Oriente e Corno d’Africa. P. ovale invece e’ molto comune nell’Africa occidentale, raro o assente negli altri continenti [Fig.I].
Fig. II : trasmissione Malaria e ciclo riproduttivo
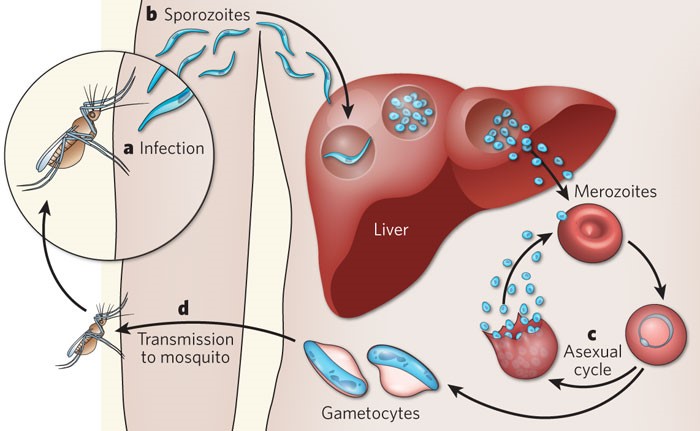
Tutte le diverse specie della malaria vengono trasmesse attraverso la puntura di zanzara sotto forma di sporozoiti. Raggiunto il fegato essi penetrano all’interno degli epatociti dove iniziano la riproduzione col risultato di numerosissimi merozoiti che distruggono l’epatocita ospite e, nel caso del P. falciparum, la quasi totalita’ della carica parassitaria viene rilasciata nel circolo sanguigno mentre, nel caso di P. vivax, soltanto una minima parte lascia l’ambiente epatico rimanendo latente sotto forma di hipnozoiti [Fig.II]. L’anemia che spesso riscontriamo nelle infezioni malariche e’ dovuta alla distruzione dei globuli rossi conseguente alla occupazione e riproduzione asessuata dei merozoiti all’interno degli stessi.
Fig. III Relative Incidence of Severe Complications of Falciparum Malaria

Il ciclo riproduttivo / infettivo avviene rapidamente motivo per cui la diagnosi ed il trattamento precoce sono fondamentali.
L’esame obiettivo prevede l’identificazione ed il riconoscimento precoce della malattia malarica per ridurre al minimo ulteriori complicanze che possono essere anche letali. La malaria da P. falciparum non complicata puo’ peggiorare velocemente in forma severa, soprattutto nelle persone con assenza o bassa attivita’ immunologica.
Qualora il paziente provenga o viva in una zona altamente endemica e presenti i seguenti segni e sintomi :
Malaria non complicata – i primi sintomi non sono specifici, si potrebbero scambiare con una infezione virale e consistono in cefalea, astenia, spossatezza, sconforto addominale, artralgia, mialgia poi seguiti da febbre, vomito, brividi, ipotensione ortostatica, sudorazione, inappetenza e vomito; nei pazienti pediatrici si puo’ presentare con letargia, tosse, inappetenza ed incompetenza posturale. Come segni inziali
- possiamo avere anemia quindi pallore delle congiuntive e dei palmi, epato e/o splenomegalia.
- Malaria complicata/severa – il paziente si presenta in uno stato letargico/comatoso, si possono riscontrare convulsioni (piu’ di 2 episodi nelle 24h) ed iperpiressia severa (>39°C), contrazioni muscolo-articolari conseguenti a danno cerebrale (flessione, estensione), insufficienza renale a volte con macroematuria, edema polmonare di origine non cardiogena, insufficienza epatica severa, ittero, anemia severa (Hb
si consiglia, oltre agli esami emato-chimici di routine, l’indagine diagnostica di laboratorio specifica alla ricerca del Plasmodium.
Valutare la rigidita’ nucale e la presenza di rash cutaneo per escludere altre possibili patologie.
Fra i diversi esami di laboratorio di cui disponiamo oggi per la ricerca della Malaria i 2 maggiormente utilizzati sono:
- Il test rapido, ne esistono diversi tipi, economico, di facile utilizzo ed interpretazione del risultato, positivo/negativo, presente anche nelle realtà a risorse limitate; l’aspetto negativo e’ la non precisa indicazione della carica parassitaria che non sempre però ne influenza il trattamento. La maggior parte dei test rapidi e’ incentrata sulla diagnosi di infezione da P. falciparum anche se alcuni possono differenziare la specie colpevole della malattia.
- Goccia Spessa, nonché goccia di sangue periferico precedentemente prelevato e preparato sulla lama, è un test che necessita di una formazione specifica e la presenza di un microscopio nella struttura sanitaria; a differenza del test rapido ci può indicare con precisione la carica parassitaria presente nel circolo sanguigno.
Gli organi maggiormente coinvolti nell’infezione da P. falciparum sono :
o il sangue – dove provoca una emolisi massiva con conseguente anemia severa;
o il cervello – sotto forma neurologica e cerebrale – danni più meno permanenti dovuti a microtrombi, formati da cumuli di piastrine ed emazie emolizzate, localizzati a livello del microcircolo cerebrale, e con conseguente ischemia del parenchima cerebrale;
o il fegato – danno primario dovuto alla distruzione massiva di epatociti con conseguente alterazione di quelle funzioni epato - dipendenti (ipoglicemia, iperbilirubinemia ecc.);
o i reni - provocando insufficienza renale anche grave con elevati valori della creatinina e alle volte macroematuria;
o i polmoni – provocando edema polmonare;
o apparato gastro-enterico – provocando nausea, vomito e diarrea – nei casi piu’ grave presenza di disidratazione severa e squilibrio elettrolitico.
Il rischio di morte aumenta notevolmente in presenza di multiple complicanze.
L’infezione da P. falciparum o P. vivax nelle donne incinte riducono il peso del feto alla nascita, rispettivamente di 170 gr e di 110 gr circa, con conseguente rischio maggiore di mortalita’ alla nascita. Quelle non immuni rischiano malattie cliniche sia acute che gravi, col rischio di arrivare anche fino al 60% delle perdite del feto e oltre il 10% delle morti materne.
Le forme parassitarie P. vivax e P. ovale, maggiormente presenti nel centro e sud America, in Asia, Oceania e Medio-Oriente, sono le specie che producono la forma hipnozoita nonche’ la forma parassitaria dormiente nel fegato che provoca la ricomparsa della malattia settimane o anni dopo la prima infezione, anche in assenza di sintomatologia evidente.
Se vi trovate in un paese a risorse limitate, con instabilità politica oppure dove sono in corso conflitti armati, situazioni che riducono ulteriormente lo standard della salute pubblica, bisogna tenere in considerazione anche le situazioni igieniche precarie e la condizione nutrizionale del paziente in quanto possono influenzare di molto l’approccio terapeutico. Qualora vi troviate di fronte ad un paziente malnutrito severo informare il medico in quanto i dosaggi terapeutici possono cambiare. Spesso vi possiamo trovare una sovra infezione batterica nei pazienti affetti da malaria come le polmoniti, infezioni delle vie urinarie ecc.
L’obiettivo primario terapeutico, in caso di malaria severa, è quello di evitare la morte del paziente mentre il secondario risulta essere la riduzione di possibili conseguenze permanenti dovute ai danni organici della vittima. La morte da malaria severa avviene rapidamente, entro poche ore dalla ammissione nella struttura sanitaria, per cui il fattore tempo per la valutazione del paziente, la diagnosi, il corretto dosaggio farmacologico e le giuste cure di supporto vitale fanno davvero la differenza.
Per il trattamento farmacologico dell’infezione parassitaria da Plasmodium si raccomanda l’utilizzo delle ultime linee guida WHO (World Health Organization) scaricabili on-line: “Guidelines for the treatment of malaria - WHO 3 edition 2015”. All’interno si possono trovare le ultime raccomandazioni rispetto al trattamento della malattia malarica, sia non complicata che severa, causata da qualunque specie Plasmodium.
Come descritto precedentemente i danni provocati dalla infezione malarica severa sono multi-organo mettendo in grave pericolo la vita del paziente se non trattati tempestivamente. L’infermiere svolge un ruolo chiave nel trattamento e nella gestione del paziente malarico complicato; l’assistenza risulta essere molto complessa in questi pazienti, tanto piu’ nelle realta’ a risorse limitate. Nella lotta contro l’infezione severa da P. falciparum, l’infermiere viene considerato come il responsabile dell’assistenza infermieristica preventiva, curativa, palliativa e riabilitativa, assumendo un ruolo chiave nell’ambito multidisciplinare, finalizzato a migliorare la qualità della vita e della sopravvivenza della persona. L’assistenza infermieristica quindi parte dal primo approccio al paziente quindi dalla valutazione dello stesso e delle condizioni cliniche.
Il paziente con Malaria severa da P. falciparum rappresenta una vera emergenza medica. La valutazione clinica rapida iniziale dovrebbe concentrarsi sulla pervietà delle vie respiratorie e la circolazione comprendendo la valutazione dello stato della coscienza ed eventuali segni di shock. Il metodo ABCDE, anche in questo contesto, risulta essere il migliore per la praticità e velocità di risposta; esso permette una rapida valutazione e ripristino dei parametri alterati.

A – airways – si valuta pervietà delle vie aeree e lo stato della coscienza. Qualora il paziente con malaria severa raggiunga la struttura sanitaria presentando convulsioni, secondo le ultime line guida, si consiglia la misurazione della glicemia e, se ipoglicemia presente, trattare secondo prescrizione medica (infusione IV di Dextrose 10%). La mancanza di glucosio nel circolo puo’ danneggiare il sistema centrale nervoso con conseguente manifestazione convulsiva. Se, dopo il ripristino della glicemia oppure la glicemia risulta nei valori normali alla prima misurazione, il paziente presenta ancora convulsioni, allora trattare secondo protocollo (infusione di Diazepam, IR pediatrico, IV adulto). Alcune raccomandazioni rispetto alla fase iniziale: posizionare il paziente in sicurezza, in luogo fresco e ventilato, non direttamente esposto a fonti di caldo/freddo, in posizione laterale di sicurezza con il capo iperesteso, inoltre, laddove il paziente presenti convulsioni suggerisco somministrazione ossigeno. Provvedere inoltre ad aspirazione secreti del cavo orale e naso facendo attenzione a non provocare traumatismi (potremmo causare sanguinamento senza apparente causa). Come presidi suggerirei l’utilizzo della cannula Guedel (assicura accesso vie aeree superiori ed apertura cavo orale) e SNG (sondino naso gastrico) per detendere e vuotare il contenuto gastrico prevenendo inalazione polmonare.
Attenzione, la somministrazione di Diazepam può provocare arresto respiratorio, predisporre maschera e ambu per eventuale supporto ventilatorio.
B – breathing – valutazione e stabilizzazione della respirazione. Dopo aver rilevato i parametri respiratori (frequenza respiratoria e saturazione) ed aver individuato i segni di dispnea (tachi o bradipnea, resp. caratteristica da acidosi metabolica, turgore giugulare, tirage costale, alitamento delle narici, cianosi periferica o centrale, impegno muscoli resp. ausiliari) valutare i rumori vescicolari; spesso associato alla malaria severa possiamo avere un quadro di edema polmonare (più nell’adulto) oppure di infezione polmonare (polmoniti, broncheoliti ecc.). Liberare collo e torace del paziente, eseguire EmoGasAnalisi in aria ambiente e somministrare ossigeno purché la SpO2>95%. Qualora il paziente sia cosciente educare ad una respirazione lenta e profonda. Nel caso in cui la respirazione si ritenga inefficace, suggerirei, in collaborazione col medico, un’eventuale gestione avanzata delle vie aeree permettendo un adeguato apporto di ossigeno tissutale periferico e centrale. Raccomando stretta sorveglianza della ventilazione in quanto, nei casi di malaria cerebrale severa, il paziente puo’ avere una respirazione intermittente, alternando atti superficiali e profondi per poi finire con lunghe apnee.
C – circulation – sivaluta stato emodinamico. Rilevazione dei parametri vitali (frequenza cardiaca, pressione arteriosa) e valutazione dei segni di insufficienza cardio-circolatoria possono indicare uno stato di shock severo. Tachi o bradicardia e ipotensione, polsi periferici deboli e filiformi o assenti, tempo di riempimento capillare >3 secondi, estremita’ fredde e pallore dei palmi e delle congiuntive possono essere segno di grave conseguenza della malaria severa complicata da ipovolemia, anemia e ipotermia. Nel primo caso, ipovolemia causata da disidratazione conseguente a vomito e diarrea, reperire accesso venoso periferico di grosso calibro (doppio) o centrale e procedere ad infusione di liquidi, possibilmente caldi, in bolo (ringer lactate o soluzione fisiologica 0,9%) secondo prescrizione. La glicemia, a questo punto, dovrebbe essere gia’ stata ripristinata (A-airways) mentre l’anemia, conseguente a sequestro e distruzione dei globuli rossi, se presente, sara’ riscontrata nell’EmoGasAnalisi. Se EGA non disponibile eseguire prelievo ematico (emocromo completo, funzionalita’ epatica e renale, coagulazione e test Malaria specifici) possibilmente prima del ripristino della volemia. Appena si ha a disposizione il sangue provvedere alla trasfusione secondo protocolli soltanto quando la sacca di emazie abbia raggiunto almeno una temperatura ambientale. Raccomando stretta sorveglianza della glicemia e dell’Hb in quanto lo stesso processo di ripristino della volemia può alterare ulteriormente tali valori. Laddove si ha difficoltà al reperimento di un accesso venoso suggerisco l’accesso intra-osseo da rimuovere appena accesso venoso disponibile ed inoltre un doppio accesso venoso ci permette di infondere contemporaneamente sia sangue che eventuali fluidi di mantenimento e terapie farmacologiche. Raccomando inoltre posizionamento catetere vescicale (CV) per monitorare il bilancio entrate ed uscite.
Attenzione, l’infusione di liquidi o sangue a basse temperature possono indurre aritmie cardiache gravi anche letali.
D – disability – valutazione delle disabilità neurologiche quindi valutazione pupillare e Glasgow Come Scale (GCS). Nel paziente pediatrico suggerisco inoltre valutazione delle fontanelle che possono risultare depresse (disidratazione) oppure rilevate (ipertensione intracranica). I segni di danno neurologico riscontrati nel paziente con malaria severa sono anisocoria oppure isocoria midriatica, riflesso pupillare ritardato, segni di lato oppure contrazioni miocloniche involontarie come estensione degli arti e pronazione (segno di decerebrazione) o flessione degli arti (segno di decorticazione). E’ possibile inoltre avere episodi convulsivi localizzati con movimenti molto limitati e “fini” dei soli occhi, facciali o delle estremità, soprattutto nel paziente pediatrico. Il management infermieristico di un paziente neurologico, nelle prime fasi assistenziali, riguarda principalmente la mobilizzazione e la prevenzione di eventuali complicanze quali ostruzione delle vie aeree, inalazione di materiale gastrico e traumatismi accidentali. Qualora il paziente presenti rigidità nucale e pronazione, in presenza di febbre, si consiglia indagine differenziale al fine di escludere altre cause come la meningite. Il paziente comatoso dovrebbe sempre mantenere una posizione di sicurezza a meno che non si abbia una gestione avanzata delle vie aeree.
E – exposure – fase di svestizione del paziente e prevenzione dell’ipotermia. L’esposizione del paziente ci permette di stimare lo stato nutrizionale, di valutare lo stato di disidratazione, presenza o meno di rash cutaneo (utile per una diagnosi differenziale), temperature corporea misurata, colore della cute (pallida, itterica ecc.), presenza di epatomegalia e/o splenomegalia. L’infermiere e’ il responsabile degli oggetti personali del malato pertanto si dovra’ assicurare di posarli in uno spazio dedicato ed in seguito consegnarli ai parenti. Qualora si riscontri uno stato nutrizionale o idrico alterato riferire al medico per un migliore approccio terapeutico. In caso di iperpiressia posizionare il paziente in luogo fresco e ventilato non direttamente esposto a fonti di basse temperature e somministrare trattamento secondo prescrizione; raccomando inoltre il non utilizzo di panni umidi. Nel caso in cui il paziente sia in ipotermia posizionare coperta termica a contatto con la cute (metallina) con la parte gialla verso l’esterno e, se disponibili, posizionare altri presidi per il controllo della temperatura. Più particolare è il caso di iperpiressia con estremità fredde dove suggerisco l’utilizzo della metallina avvolgendo soltanto le estremità interessate lasciando scoperto capo e busto. Raccomando, sia nel caso di iperpiressia che ipotermia, un monitoraggio continuo della temperatura corporea.
Come possiamo vedere il paziente con malaria severa risulta essere molto complesso; l’infermiere rappresenta una delle figure chiave nell’approccio, nella valutazione e nel trattamento di tale patologia. Stabilizzato il malato si raccomanda una seconda valutazione generale ricercando altri segni che possano migliorare il risultato terapeutico e si può procedere, in collaborazione al medico, ad eventuali terapie anti-malariche ed antibiotiche. Come fase finale, ma non meno importante, che completa l’approccio multidisciplinare, si raccomanda un’attenta trascrizione di tutti i parametri e le valutazioni che sono state eseguite sul paziente.
Concludendo, la Malaria risulta essere una delle malattie più pericolose per l’uomo (quarta causa di morte nei bambini sotto i 5 anni di età a livello mondiale – ultimo rapporto WHO 2015); molto è stato fatto per eliminarla ma ancora non sufficiente da debellare completamente questa terribile malattia parassitaria. L’infermiere si dimostra ancora una volta un fattore chiave nel trattamento di tale patologia ma anche uno dei protagonisti coinvolti a livello mondiale nella prevenzione dell’infezione ed educazione di tutte quelle popolazioni a rischio contagio.
Bibliografia
1 Tasker RC – Emergency treatment of acute seizures and status epilecticus – Arch Dis Child, 1998
2 G. Bartolozzi et al. – Trattamento delle crisi convulsive acute e dello stato di male epilettico – medico e bambino pagine alettroniche, 1999
3 Nanda nursing – Retrived may 13,2015 – from http://nanda-nursing.blogspot.com/2011/02/nursing-care-plan-for-malaria.html
4 Douglas M. Anderson, A. Elliot Michelle - Mosby’s medical nursing & Allied Health Dictionary sesta edizione - New York, Piccin, 2004
5 Joseph C. Segen - Concise Dictionary of Modern Medicine - New York, McGraw-Hill, 2006
6 WHO - “Guidelines for the treatment of malaria” – Organizzazione Mondiale della Sanita’ 2015
7 Snow RW et al. – The global distribution of clinical episodes of P. falciparum malaria – Nature 2005
8 White NJ et al. – Severe hypoglycemia and hyperinsulinemia in falciparum malaria – N Engl J Med 1983
9 Bruneel F. et al. – Shock complicating severe falciparum malaria in European adults – Intensive care med. 1997
10 WHO – The prevention and management of severe anemia in children in malaria endemic regions of Africa – a review of Research – WHO 2001
11 WHO – pocket book of Hospital care for children – guidelines for the management of common childhood illness – second edition – WHO 2013
12 Kasper Hauser, Braunwald Longo, Fauci Jameson et al. – Harrison’s principles of Internal Medicine – 16th edition – McGraw-Hill 2005
Siti Internet Consultati
2 http://www.who.int/topics/malaria/en/
3 https://www.cdc.gov/malaria/ e https://www.cdc.gov/malaria/travelers/
5 http://www.unicef.it/Allegati/scheda_progetto_malaria_africa.pdf
6 www.medicoebambino.com/_malaria_plasmodium_incubazione_febbre_anemi

 di
di