Infermieri e aggressioni violente al Pronto Soccorso. Cosa fare? Le Evidenze Scientifiche
I lavoratori del pronto soccorso sperimentano tassi significativi di abuso fisico e verbale. Il 50% degli attacchi agli operatori sanitari, si verificano nel pronto soccorso. I disturbi comportamentali e aggressività nel pronto soccorso rappresentano ogni giorno un problema crescente per i professionisti sanitari dell’emergenza. La Emergency Nurses Association riconosce la violenza contro gli infermieri come un grave rischio professionale che richiede l'intervento dei datori di lavoro, delle forze dell'ordine e della comunità. Un sondaggio del 2011 sui sanitari dell’emergenza e medici curanti, ha rilevato che il 78%, nei 12 mesi precedenti, ha subito una qualche forma di violenza sul luogo di lavoro.
I pazienti violenti, in realtà, sono pazienti critici anche dal punto di vista clinico, perché i dati della letteratura internazionale, mostrano un'alta morbilità, mortalità e un rischio medico-legale ancora più elevato, per lesioni/traumi in conseguenza del loro comportamento o per la malattia organica sottostante, all’origine, anche del loro comportamento avverso. la violenza e l'agitazione hanno un ampio differenziale e i pazienti possono trovarsi in un legittimo disagio fisico o emotivo. Comportamenti aggressivi, come urlare, sputare, colpire e mordere sono mezzi per comunicare disagio. Ciò è particolarmente vero per i pazienti con ritardi nello sviluppo, che potrebbero non essere in grado di esprimere le loro preoccupazioni in modo eloquente. A tal fine, mantenere una mente aperta su questioni mediche, che potrebbero essere alla base della presentazione di un paziente è della massima importanza
Valutazione del paziente per violenza e aggressività
L'approccio ha l’obiettivo del riconoscimento precoce e l'uso di strategie per la riduzione dei comportamenti e delle comunicazioni minacciose pericolose.
- Considerare la sicurezza personale in ogni momento
- Considerare la sicurezza degli altri pazienti e dei loro visitatori in ogni momento
- Posiziona la persona in un'area tranquilla e sicura e fai sapere ai colleghi cosa sta succedendo e perché
- Non voltare mai le spalle all'individuo
- Non camminare di fronte all'individuo e garantire uno spazio personale adeguato
- Fornire osservazioni continue e registrare i cambiamenti di comportamento nelle note del paziente
- Indossare un allarme di coercizione personale
- Lascia che la persona parli (ognuno ha una storia da raccontare)
- Non bloccare mai le uscite e assicurarsi di avere una via di fuga sicura
- Le contenzioni non devono mai essere utilizzate per comodità
Cause mediche di violenza e aggressività nei pazienti: L'agitazione o il delirio da eccitazione non sono diagnosi, ma piuttosto una presentazione primaria di altre patologie più o meno nascoste, come diagnosi psichiatriche, mediche, traumatiche e tossicologiche, considerare:
- Ferita alla testa
- Abuso e intossicazione da sostanze
- Malattia mentale
- L'ipossia
- Disturbi metabolici / ipoglicemia
- Infezione: meningite, encefalite, sepsi
- Ipertermia o ipotermia
- Convulsioni: post ictale o status epilettico
- Vascolare: ictus o emorragia subaracnoidea
Fattori di rischio per violenza improvvisa correlata:
- Età più giovane
- Genere maschile
- Reddito basso
- Storia di violenze
- Storia di detenzione minorile
- Storia di abusi fisici da parte di genitori o tutori
- Dipendenza da sostanze
- Comorbidità di salute mentale e dipendenza da sostanze
- Aver subito traumi/disgrazie/lutti o violenza nell'ultimo anno
- Disoccupazione
ABC della valutazione del paziente potenzialmente violento: Le indagini dovrebbero essere guidate dalla storia e dall'esame fisico del soggetto.
A = Valutazione: Sondaggio primario
- Aspetto
- Stato medico attuale
- Storia psichiatrica (storia della violenza)
- Farmaci attuali
- Orientato (tempo, luogo, persona)
Indicazioni fisiologiche per imminente aggressione
- Rossore della pelle
- Pupille dilatate
- Respirazione rapida e superficiale
- Sudorazione eccessiva
B = Indicazioni comportamentali: Osservazione del comportamento generale (drogato, ansioso, iperattivo)
- Irritabilità
- Ostilità, rabbia
- impulsività
- Irrequietezza
- Agitazione
- Sospettosità
- Danni alla proprietà
- Rabbia
- Comportamento fisico intimidatorio (pugno chiuso, gesti provocatori)
C = Conversazione: Auto-relazione del paziente
- Ammette di essere armato
- Ammette la storia della violenza
- Manifesta pensieri dannosi per gli altri
- Minaccia di nuocere
- Ammette l'uso / l'abuso di sostanze
- Manifesta allucinazioni
- Ammette rabbia estrema
Esami clinici
- Livello di zucchero nel sangue
- Emocromo completo
- Urea, elettroliti, creatinina
- livello di etanolo
- Analisi delle urine, se possibile anche per farmaci
- Valutare se appropriata +/- Testa TAC/Risonanza
- Valutare se appropriata +/- Puntura lombare
Le cinque fasi della gestione dei pazienti agitati
La letteratura descrive alcuni protocolli decisionali. In tutta onestà, non credo che nessuno potrà essere in grado di ricordare ogni cosa, mentre è in atto una situazione di aggressione violenta. Comunque conoscere i principi generali e riconoscere la propria paura, rabbia e reazione emotiva è la chiave per la gestione dei pazienti agitati
Fase 1: È utile classificare il livello di agitazione per orientare meglio trattamento, procedure ed avere terminologia clinica uniforme tra professionisti.
Classificazione dell'agitazione in emergenza:
- Lieve: Il paziente leggermente agitato è in grado di conversare ed è collaborativo senza essere dirompente
- Moderata: il paziente moderatamente agitato è dirompente, esprime anche minacce verbali, senza mostrare comportamenti minacciosi imminenti per sé stesso o per il personale sanitario
- Grave: il paziente è gravemente agitato e immediatamente pericoloso per tutti. Quest'ultima categoria comprende pazienti con sindrome del delirio da eccitazione. Un fenomeno che si manifesta come una combinazione di delirio, agitazione psicomotoria, ansia, allucinazioni, disturbi del linguaggio, disorientamento, violenza e bizzarria del comportamento, insensibilità al dolore, grave acidosi metabolica, incapacità di mantenere l'attenzione e ipertermia.,
Fase 2: Distensione/Raffreddamento (de-escalation) non farmacologico dei pazienti lievemente o moderatamente agitati
La de-escalation verbale è spesso efficace nel paziente classificabili da lieve a moderatamente agitato, ma richiede un approccio professionale del sanitario che deve essere calmo e deciso.
Comunicare in modo efficace con il paziente aggressivo. Se possibile, osservare il comportamento del paziente prima dell'interazione. Leggere le note e le valutazioni precedenti per storia di comportamenti violenti. I primi segni di agitazione includono eccitazione, pugni chiusi e aumento del volume della vocalizzazione. È importante riconoscere questi primi segni di escalation comportamentale e intervenire. Fidati del tuo istinto: se provi disagio, disponi di un altro membro del team o della sicurezza. Il semplice fatto di avere un agente di sicurezza presente o "in giro e visibile" può impedire l'escalation di comportamenti violenti.
Non intervistare pazienti potenzialmente pericolosi da soli o in un'area in cui nessuno può vederti o ascoltarti. Determinare se esiste una barriera linguistica. Tenere presente che un paziente potrebbe aver aspettato molto tempo e scusarsi per il ritardo è un modo semplice per stabilire un rapporto. Trasmetti che sei li per aiutarlo e si trovano in uno spazio sicuro. Se il paziente non è in grado di ragionare a causa dell'uso di sostanze, psicosi, preoccupazioni, turbe cognitive, comunicare in modo più direttivo. Infine, è utile chiedere al paziente di sedersi in modo da poter discutere delle sue esigenze.
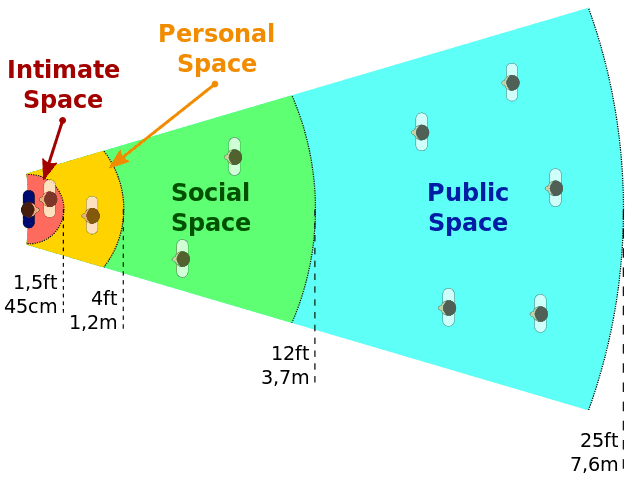 Il sanitario deve saper modulare la comunicazione verbale e non verbale, le proprie risposte emotive e fisiologiche per conservare la calma. Mantenere una distanza di sicurezza, evitare una vicinanza "intima" e adottare una posizione aperta rilassata in modo da non apparire minacciosi o conflittuali (mani visibili aperte, corpo leggermente inclinato lateralmente, piedi divaricati alla stessa distanza delle spalle). Ascoltare con interesse/empatia il paziente, non discutere (litigare) con il paziente; mai rispondere a un insulto o alzare la voce. Stabilisci con fermezza e delicatezza che sei responsabile e che ti senti a disagio o spaventato dal comportamento dei pazienti. Poni domande dirette sulla possibilità di violenza. Abbassare la voce, il paziente è solitamente interessato a ciò che devi dire ed è influenzato dal comportamento del sanitario. Le frasi devono essere brevi.
Il sanitario deve saper modulare la comunicazione verbale e non verbale, le proprie risposte emotive e fisiologiche per conservare la calma. Mantenere una distanza di sicurezza, evitare una vicinanza "intima" e adottare una posizione aperta rilassata in modo da non apparire minacciosi o conflittuali (mani visibili aperte, corpo leggermente inclinato lateralmente, piedi divaricati alla stessa distanza delle spalle). Ascoltare con interesse/empatia il paziente, non discutere (litigare) con il paziente; mai rispondere a un insulto o alzare la voce. Stabilisci con fermezza e delicatezza che sei responsabile e che ti senti a disagio o spaventato dal comportamento dei pazienti. Poni domande dirette sulla possibilità di violenza. Abbassare la voce, il paziente è solitamente interessato a ciò che devi dire ed è influenzato dal comportamento del sanitario. Le frasi devono essere brevi.
Dichiarazioni utili:
- "Mi sento spaventato dal tuo camminare, se fossi in grado di sederti, scommetto che potrei aiutare e capire cosa ti preoccupa."
- "Vedo che sei piuttosto a disagio, posso offrirti qualche farmaco per aiutarti a stare tranquillo?"
- "Sig…., ho bisogno di darti delle medicine per aiutarti a mantenere il controllo, preferiresti prendere una compressa o una iniezione? ”
- "Sig…., stai avendo un'emergenza psichiatrica. Ti darò alcuni farmaci di emergenza per aiutarti a stare tranquillo e saremo qui per tenerti al sicuro ad ogni passo del cammino ”.
- Ignora le provocazioni personali o contro l'istituzione sanitaria, come ad es. "Non capisci nulla! Qui ci ammazzate!". Rispondere in modo difensivo alle sfide porterà solo ad ulteriore escalation della rabbia. Riporta la conversazione al problema centrale, utilizzando le frasi sopra citate.
Avvalersi del SAVE mnemonico, acronimo dall’inglese: Support, Acknowledge, Validation, Emotion,che delinea le frasi adeguate di fronte a un paziente violento. Tradotte in italiano abbiamo:
- Supporto: "Lavoriamo insieme ...". “Ho bisogno della tua collaborazione….”
- Riconosci: "Vedo che questa situazione è molto difficile per te." “ Capisco il tuo disagio..” Identifica ciò che il paziente vuole. Sono arrabbiati o tristi perché non viene soddisfatta una necessità o temono che accada qualcosa di brutto?
- Convalida: "Probabilmente reagirei nello stesso modo se fossi nei tuoi panni." Un paziente psicotico può avere delusioni bizzarre o paranoiche senza senso. Immaginare che queste delusioni siano vere ti aiuterà a capire perché il paziente ha paura e di cosa ha bisogno per sentirsi al sicuro
- Emozione: "Sembri sconvolto". “Manifesti molta ansia, preoccupazione”. “Cosa ti preoccupa maggiormente….”. “Sono anch’io preoccupata e impaurita…”
In sintesi i dieci domini per la De-Escaletion sviluppati nell'ambito del Progetto BETA (Best Practices in Evaluation and Treatment of Agitation):
- 1. Rispetta lo spazio personale
- 2. Non essere provocatorio
- 3. Stabilire un contatto verbale
- 4. Sii conciso
- 5. Identificare desideri e sentimenti
- 6. Ascolta attentamente ciò che il paziente sta dicendo
- 7. Accettare o accettare di non essere d'accordo
- 8. Stabilire le regole e fissare limiti chiari
- 9. Offri scelte e ottimismo
- 10. Debriefing del paziente e del personale
Fase 3: Restrizioni fisiche/contenzione sicure ed efficaci
Mai applicarla, se non è ravvisabile immediato pericolo per la stessa persona, altri pazienti e sanitari, quindi lo stato di agitazione dovrebbe essere sempre prescritto, monitorato e registrato nella documentazione clinica, dall’accesso all’uscita del paziente dal pronto soccorso.
l'obiettivo dovrebbe essere quello di usarli solo come ultima risorsa come ponte per il contenimento farmacologico, che non dovrebbe richiedere più di 5-15 minuti con il dosaggio appropriato. Prestare attenzione alle procedure, politiche e normative vigenti, prima di adottare la contenzione nei pazienti.
L'applicazione della contenzione fisica è uno sport di squadra, in caso di gestione dell’aggressione, i sanitari devono essere in numero sufficiente, 1 per ciascun arto e 1 per guidare la contenzione, gestire le vie aeree, controllare che non si verifichino traumi, specialmente alla testa. Si stima che fino al 50% delle lesioni alla testa siano correlate all'alcol.
L'uso prolungato di restrizioni fisiche può provocare una resistenza attiva del soggetto, con il manifestarsi di anomalie elettrolitiche o aritmie con ulteriore rischio di rabdomiolisi.
Se usati correttamente, le restrizioni fisiche possono essere abbastanza sicure, altresì un uso improprio può essere letale. Uno studio, ipotizza che 26 decessi siano il risultato diretto di restrizioni fisiche improprie. Evitare di coprire con le mani la bocca e / o il naso del paziente agitato, per il pericolo di asfissia, acidosi metabolica e morte. Utilizzare una maschera per ossigeno per evitare che il paziente sputi sul personale e migliorare l'ossigenazione. Con il paziente in posizione supina mantenere l'elevazione della testa di circa 30 gradi, preferire i sistemi di ritenuta a quattro punti legati al telaio del letto (piuttosto che alle sponde). Il monitoraggio dei segni vitali deve essere frequente ogni 15-30 minuti comprensivo delle osservazioni neuro-vascolari (arti troppo costretti?). Il medico che ordina le restrizioni deve documentare la ragione delle restrizioni, quali arti sono contenuti, quanto sono frequenti le osservazioni e quando le restrizioni devono essere rivalutate dal medico, in genere ogni 2 ore e registrate nella documentazione clinica.
Fase 4: Contenzione farmacologica/sedazione
L'obiettivo dei farmaci calmanti è consentire una rapida stabilizzazione del paziente con agitazione grave acuta e la ricerca rapida di potenziali diagnosi potenzialmente letali. La scelta del percorso dipende dall'agitazione del paziente. Una volta scelto di iniziare la sedazione chimica, si ha la piena responsabilità di gestire le vie aeree, la respirazione, il circolo, fornire assistenza per la funzione urinaria, idratazione e assistenza di base e avanzata.
Per i pazienti cooperativi lievemente agitati, offrire prima i farmaci orali o sublinguali. Per i pazienti non cooperanti moderatamente e gravemente agitati, l'opzione più sicura è iniziare con i farmaci IM. Le opzioni terapeutiche calmanti includono benzodiazepine, antipsicotici e ketamina.
Raccomandazioni sui farmaci calmanti per i pazienti agitati
Ove possibile, adattare la terapia alla diagnosi di base (ad es. Disturbo psichiatrico psicotico, astinenza da alcol, intossicazione da farmaci, ecc.). Mentre mancano le prove per un regime rispetto a un altro, le attuali raccomandazioni basate sull'evidenza sono di seguito riassunte.
- Il midazolamIM è la migliore opzione di benzodiazepina nei pazienti da moderatamente a gravemente agitati, in quanto viene assorbito rapidamente e in modo affidabile. Nei pazienti con intossicazione da alcol, prestare attenzione alla depressione respiratoria con benzodiazepine, posizionare un monitor cardiaco, idealmente con il monitoraggio della CO2, per la diagnosi precoce della depressione respiratoria.
- L'aloperidolo è un anti-psicotico, deve essere considerato un complemento delle benzodiazepine per l'agitazione moderata e grave e può essere appropriato come monoterapia in pazienti intossicati moderatamente agitati, che non possono essere posti su un monitor o quando quando le risorse sono limitate. Essere consapevoli del fatto che l'aloperidolo ha un'emivita più lunga rispetto al midazolam, il che può comportare che il paziente rimanga nel reparto di emergenza molto più a lungo di quanto sarebbe necessario altrimenti. Sebbene l'aloperidolo prolunghi il QTc, è molto improbabile che questo effetto sia clinicamente consequenziale alle dosi tipicamente utilizzate per l'agitazione di emergenza. Tuttavia, si consiglia cautela nei pazienti che stanno già assumendo più agenti che prolungano il QTc. Considera di eseguire prima un ECG basale in questi pazienti ad alto rischio.
- La ketamina è un antagonista del recettore dell'N-metil-D-aspartato, che fornisce una rapida sedazione e analgesia. Delle opzioni disponibili, il suo tempo di sedazione è il più veloce, di solito meno di cinque minuti con il dosaggio appropriato. Le prove attuali dell'efficacia e della sicurezza della ketamina nel calmare il paziente gravemente agitato sono promettenti ma non definitive.
Fase 5: Perseguire la diagnosi di base non appena i farmaci calmanti producono effetto. Considerare diagnosi differenziale per: lesioni del sistema nervoso centrale, cause tossicologiche, psichiatriche, traumatiche e metaboliche.
Per il paziente gravemente agitato, è importante organizzare il proprio approccio, le decisioni da attuare possono essere suddivise in:
- primi minuti,
- minuti successivi
- ora successiva
- Primi minuti, posizionare il paziente in una sala di rianimazione e applicare monitoraggio cardiorespiratorio, capnografia e ossimetria. Valutare e assicurare uno o più accessi venosi periferici (di grande diametro) e iniziare a trattare le quattro H:
- ipossia,
- ipertermia,
- ipovolemia
- ipoglicemia
Se è necessaria una via aerea definitiva, considerare prima tutte le opzioni alternative all’intubazione precoce, tenere presente che i pazienti agitati possono presentare acidosi da iperventilazione.
- Minuti successivi, esami ematochimici, elettroliti emogas e trattare l’eventuale iperkaliemia e acidosi. Considera una TAC.
- Ora successiva, prendere in considerazione diagnosi primarie come sepsi, sindrome neurolettica maligna, tireotossicosi e meningite / encefalite. Inoltre, è importante valutare le conseguenze dell'agitazione (ad esempio rabdomiolisi e lesioni traumatiche).
Conclusione
La gestione dell'agitazione è sempre un'esperienza angosciante. Di fronte a potenziali violenze, la risposta umana istintiva è la lotta o la fuga, ma NESSUNA DI QUESTE DUE AZIONI È IDONEA per l'ambiente sanitario in cui gli infermieri hanno il dovere di prendersi cura. Spesso è necessario un rapido processo decisionale e purtroppo, dato il contesto critico, le decisioni spesso non sono supportate da informazioni certe. Ottenere procedure aziendali, agenti di sicurezza esterni, allarme personale, un team di supporto e l'opportunità per il debriefing, può essere utile nella gestione di una situazione instabile. Avere un approccio semplice, al paziente agitato nel dipartimento di emergenza, fornirà gli strumenti necessari per gestire in modo sicuro ed efficiente il paziente e l’efficacia di una probabile diagnosi pericolosa per la vita della persona aggressiva.
Bibliografia
Gonin P, Beysard N, Yersin B, et al. Excited delirium: a systematic review. Acad Emerg Med. 2018;25(5):552-565.
Behnam, M. et al. (2011). Violence in the emergency department: a national survey of emergency medicine residents and attending physicians. Journal of Emergency Medicine, May; 40(5):565-79. doi: 10.1016/j.jemermed.2009.11.007.
Taylor, JL and Rew, L. (2011). A systematic review of the literature: workplace violence in the emergency department. Journal of Clinical Nursing, 20: 1072–1085. doi: 10.1111/j.1365-2702.2010. 03342.x
Richmond JS, Berlin JS, Fishkind AB, et al. Verbal de-escalation of the agitated patient: consensus statement of the American Association for Emergency Psychiatry Project BETA De-escalation Workgroup. West J Emerg Med. 2012;13(1):17-25.
Windover AK, Boissy A, Rice TW, et al. The REDE model of healthcare communication: optimizing relationship as a therapeutic agent. J Patient Exp. 2014;1(1):8-13.
Annas GJ. The last resort—the use of physical restraints in medical emergencies. N Engl J Med. 1999;341(18):1408-1412.
Zun LS. A prospective study of the complication rate of use of patient restraint in the emergency department. J Emerg Med. 2003;24(2):119-124.
Berzlanovich AM, Schöpfer J, Keil W. Deaths due to physical restraint. Dtsch Arztebl Int. 2012;109(3):27-32.
Elgin, SH (1999) Language in Emergency Medicine: A Verbal Self-Defense Handbook. Bloomington, IN: XLibris Corporation
Nobay F, Simon BC, Levitt MA, et al. A prospective, double-blind, randomized trial of midazolam versus haloperidol versus lorazepam in the chemical restraint of violent and severely agitated patients. Acad Emerg Med. 2004;11(7):744-749.
Isenberg DL, Jacobs D. Prehospital Agitation and Sedation Trial (PhAST): a randomized control trial of intramuscular haloperidol versus intramuscular midazolam for the sedation of the agitated or violent patient in the prehospital environment. Prehosp Disaster Med. 2015;30(5):491-495.
Kroczak V, Kirby A, Gunja N. Chemical agents for the sedation of agitated patients in the ED: a systematic review. Am J Emerg Med. 2016;34(12):2426-2431.
Battaglia J, Moss S, Rush J, et al. Haloperidol, lorazepam, or both for psychotic agitation? A multicenter, prospective, double-blind, emergency department study. Am J Emerg Med. 1997;15(4):335-340.
Wilson, MP Pepper, D. Currier, GW Holloman, GH Feifel, D. (2012). The Psychopharmacology of Agitation: Consensus Statement of the American Association for Emergency Psychiatry Project BETA Psychopharmacology Workgroup. Western Journal of Emergency Medicine, Vol. 9(1) 26-34
Cole JB, Moore JC, Nystrom PC, et al. A prospective study of ketamine versus haloperidol for severe prehospital agitation. Clin Toxicol (Phila). 2016;54(7):556-562.
Riddell J, Tran A, Bengiamin R, et al. Ketamine as a first-line treatment for severely agitated emergency department patients. Am J Emerg Med. 2017;35(7):1000-1004.
Isbister GK, Calver LA, Downes MA, et al. Ketamine as rescue treatment for difficult-to-sedate severe acute behavioral disturbance in the emergency departmen t. Ann Emerg Med. 2016;67(5):581-587.
Weingart SD, Trueger NS, Wong N, et al. Delayed sequence intubation: a prospective observational study. Ann Emerg Med. 2015;65(4):349-355.
Forsythe SM, Schmidt GA. Sodium bicarbonate for the treatment of lactic acidosis. Chest. 2000;117(1):260-267.
Currier GW, Chou JC, Feifel D, et al. Acute treatment of psychotic agitation: a randomized comparison of oral treatment with risperidone and lorazepam versus intramuscular treatment with haloperidol and lorazepam. J Clin Psychiatry. 2004;65(3):386-394.


 di
di