L'Umanizzazione delle cure nelle terapie intensive
Nello stesso momento in cui varca la soglia di un qualsiasi ospedale, il signor Bianchi si trasforma in “Stanza 2 letto 1”; il pigiama a righe, il camice di carta da strappare in caso di manovre di emergenza: la depersonalizzazione che subisce è quasi inevitabile; struttura organizzativa, personale sanitario ridotto all'osso, ma anche una ancora vecchia concezione di assistenza e di cure, mirata alla malattia e non alla persona. I progressi che si sono avuti in medicina in merito a terapie e sofisticata tecnologia, hanno orientato il processo di cure verso un'assistenza ad alta complessità tutta mirata alla sopravvivenza a tutti i costi del paziente, accantonando per così dire, la sfera psicologica ed emotiva che pure influiscono sul processo di guarigione.
Quando arriva un nuovo paziente in una qualsivoglia unità operativa, tutta la nostra attenzione si focalizza sulla malattia, dimentichiamo chi è il Signor Bianchi, quale storia porta con sé dentro quel letto di degenza e chi lascia fuori dalla porta, là in quella sala di attesa, dove ansia e paura prendono forma.
Da tempo, ricalcando la tendenza ormai consacrata nei Paesi Nord Europei, si parla anche in Italia di Umanizzazione delle cure, specialmente riguardo alle Unità Operative di Terapia Intensiva e Rianimazione, dove quei “dietro la porta” assumono contorni più drammatici.
Terapia Intensiva e Rianimazione sono due delle unità operative facenti parte dell'area critica, definita come l'insieme delle strutture ad alta intensità assistenziale e l'insieme delle situazioni caratterizzati dalla criticità ed instabilità vitale della persona malata, e dalla complessità dell'approccio e dell'intervento assistenziale infermieristico e medico.
La complessità indica qualcosa che comprende in sé più aspetti, più parti o più elementi di cui bisogna tener conto, la complessità va quindi affrontata in maniera multidimensionale.
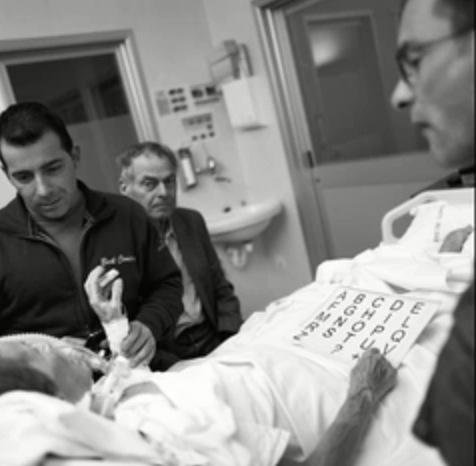
L'impatto con il paziente di area critica è impegnativo sotto l'aspetto fisiopatologico, ambientale, psicologico, di isolamento, dall' altra parte il paziente vive la drammaticità dell'evento che lo ha condotto in una rianimazione o terapia intensiva, di solito un evento repentino, al quale non si ha il tempo di adattarsi, vissuto come un'aggressione alla propria integrità; congiuntamente accanto al paziente c'è una Famiglia che vive l'evento avverso nelle stesse modalità.
Il paziente che afferisce all'area critica vive maggiormente il processo di depersonalizzazione di cui parlavamo inizialmente, un processo di depersonalizzazione che ha mille sfaccettature, dalla perdita della privacy tipica degli open space delle rianimazioni, ad una sorte di complessa ed intensiva assistenza mirata alla patologia, per continuare sull'isolamento familiare, il paziente vive un forte momento di solitudine dovuto alle limitazioni di accesso dei familiari, ed allo stesso modo i familiari subiscono questo distacco imposto, restando spesso dietro la porta, o dietro un vetro come nelle vecchie rianimazioni.
Il ricovero di una persona in una unità operativa di area critica a porte chiuse, mette in crisi un intero nucleo familiare. La porta chiusa, se da un lato potrebbe favorire e facilitare il lavoro degli operatori, dall'altra parte accresce paure, incertezze, senso di esclusione e rabbia nel paziente ed ancora di più in chi rimane fuori dalla porta.
Fatte queste prime premesse, quella che si sta diffondendo come Umanizzazione delle cure è una revisione degli spazi e dell'interazione dei familiari con il paziente.
![]()
In Italia è ancora largamente dominante il modello organizzativo di terapia intensiva e rianimazione tradizionale di tipo “chiuso”, l'accesso al reparto è fortemente limitato in termini di orario e numero di persone, è imposto l'uso sistematico di dispositivi di protezione e le relazioni tra professionisti ed assistiti sono frammentarie e circoscritte. Gravato dal timore di interferenze dei familiari con il processo di cura, il razionale di questo modello verte sull'idea che un accesso facilitato porterebbe ad un aumento del rischio di infezioni e di stress per pazienti, familiari e professionisti.
In merito alle infezioni nosocomiali , la frequenza di queste è quintuplicata nelle unità ad alte cure intensive rispetto ai reparti generici. Le cause delle infezioni sono legate alle alterazioni fisiopatologiche dei pazienti, quindi a condizioni di stress, shock, ridotte difese immunitarie, coma, limitata mobilità attiva, malnutrizione o interventi chirurgici. Per questi motivi vi è l'attivazione della popolazione batterica endogena.
Altre cause di presenza di infezione sono invece legate all'ambiente, e quindi determinate dalla contemporanea presenza di più soggetti a rischio in aree ristrette, dalle procedure invasive, dal rapporto infermiere paziente <1. La conseguenza di ciò è l' aumento del rischio di contagio dai batteri esogeni.
A testimonianza di quanto detto è stato attuato fino a questo momento e tutt'ora un atteggiamento restrittivo all'ingresso dei familiari, laddove è concesso l'orario di visita è rigido, con la possibilità di stare accanto al proprio caro mezz'ora al giorno ed uno alla volta. Fermo restando che alcune restrizioni sono importanti, specie nello svolgimento di determinati atti assistenziali e terapeutici, non sono presenti in letteratura lavori scientifici che dimostrino la correlazione tra la presenza dei visitatori nelle aree critiche e le infezioni nosocomiali.
I pazienti ricoverati nelle unità operative ad alta intensità di cure, presentano nella maggior parte dei casi, infezioni causate da germi interni: Staphilococchi meticillino- resistenti, Pseudomonas Aeuriginosa, Acinetobacter Anitratus.
Eppure, nonostante l'evidenza scientifica non dimostri più l'ipotesi di un'interferenza negativa dei familiari sul percorso di cure, esiste ancora questo atteggiamento di chiusura a discapito dell'approccio globale alla persona.
Sono davvero sparute le realtà in cui si è deciso di passare ad un altro tipo di visione della gestione delle terapie intensive.
Il progetto da portare avanti nelle unità operative di area critica, è quello di trovare un punto di incontro tra le cure assistenziali intensive ed i bisogni psicologici, relazionali, di comfort ambientale, di sicurezza dell'integrità della fisicità, che implica una presa in carico della persona in tutte le sue dimensioni.
Va quindi rivista la progettazione architettonica delle terapie intensive e la rimodulazione dell'intervento familiare, principi che hanno guidato la Casa di Cura Pederzoli nella definizione dell'Unità di terapia intensiva (UTI), all'interno della nuova ala dell'ospedale affacciata sulla strada Gardesana.
Il Direttore Sanitario, Gianluca Gianfilippi ha spiegato come hanno deciso di “aprire” la terapia intensiva. Addio open space, sono stati creati dei box simili alle stanze di degenza ma delimitate da pareti trasparenti, che permettono all'operatore di avere sempre la situazione sotto controllo; le tendine di cui queste pareti sono dotate permettono di avere poi una maggiore riservatezza.
I box, dotati di luce naturale, che permettono al paziente di orientarsi nel tempo, sono isolati acusticamente in modo da non subire lo stress dovuto ad avvenimenti esterni spesso drammatici, tipici delle terapie intensive. Le visite dei parenti sono garantire per per 5 ore al giorno, dalle 15 alle 20, e due persone alla volta; per limitare il disagio tra familiari e pazienti, è stata eliminata la bardatura, ai parenti viene chiesto di indossare le sovrascarpe e lavare le mani con il gel idroalcolico, misura che da sola abbatte in modo significativo la trasmissione delle infezioni.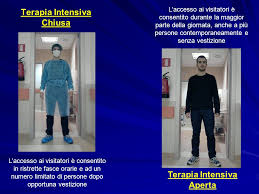
E' così infatti che andrebbe ripensata la terapia intensiva, un ambiente intimo, che tenga in considerazione tutti i bisogni della persona e che consenta di ritagliare uno spazio vitale per il paziente e per i suoi cari, soprattutto per la gestione dei momenti con forti emozioni che una esperienza del genere comporta. Favorire il diritto del paziente ad avere accanto i familiari in un ambiente intimo che tuteli la loro relazione e favorisca un contatto sereno.
La progettazione ambientale dovrebbe considerare come nell'esperienza descritta sopra, un sistema di illuminazione naturale, con vedute panoramiche e stanze singole con finestra; la finestra è un importante aspetto dell'orientamento sensoriale e più camere dovrebbero essere dotate di finestre per rafforzare l'orientamento giorno/notte. Provvedimenti addizionali in questo senso possono essere quelli di mettere alle pareti un calendario, un orologio, oppure dotare il paziente di auricolari connessi alla radio o alla televisione. Per fornire dettagli di stimolazione visiva, le pareti entro il raggio visuale del paziente, potrebbero essere decorate con tonalità di colore, trame particolari, effetti o stampe.
Tutti questi accorgimenti Umanizzano le cure, ed impediscono quella depersonalizzazione del malato tipica degli ospedali.
Un signor Bianchi che varchi la soglia dell'ospedale e rimanga tale, con la sua storia personale e familiare.
Ovviamente, creare un ambiente aperto come descritto precedentemente, non è semplice, e ha bisogno di un supporto formativo, specialmente dal punto di vista della comunicazione e relazionale; perché aprire un ambiente per antonomasia chiuso, comporta dinamiche relazionali diverse, specie con i familiari.
Quindi aprire sì, ma in maniera strutturata e senza lasciare nulla al caso. Noteremo che la partecipazione familiare è importante ed utile non solo per il degente, ma anche per il familiare,in quanto si sentirà investito da un ruolo attivo, che lo aiuterà a superare il senso di impotenza. La presenza dell'infermiere che moduli questa collaborazione è fondamentale, e per farlo deve avere una buona formazione alla base, una capacità comunicativa adeguata al contesto di area critica, dove i nuclei familiari sono attraversati da dinamiche non consuete e non assimilabili a quelle dei familiari dei degenti nelle aree non critiche.
Auspichiamo quindi ad una rimodulazione del nostro sistema sanitario, sempre più umano e personalizzato.
Fonte: Il fattore umano in terapia intensiva
La rianimazione e la terapia intensiva aperta come esempio di umanizzazione dell’assistenza

 di
di