Infermieri. Maggiore il rischio di contrarre la TBC. Ecco tutto quello che c’è da sapere.
Negli ultimi decenni si è assistito al riemergere della TBC e questo ha riaperto il problema della trasmissione di questa infezione, soprattutto in ospedale, dal paziente agli operatori sanitari.
Nonostante la natura infettiva della tubercolosi sia stata riconosciuta nel XIX secolo, la sua trasmissione agli operatori sanitari è stata inizialmente negata dalla comunità scientifica, soprattutto nel Nord Europa e negli USA. Il lavoro a contatto con pazienti affetti da tubercolosi non era considerato pericoloso per individui adulti in salute, pertanto l’ipotesi di un rischio per medici ed infermieri era ritenuto ingiustificato e bollato come “tisiofobia”.
Lo studio in questione ha analizzato la letteratura scientifica e le fonti storiche con particolare riferimento al periodo a cavallo tra Ottocento e Novecento
Cosa è
La tubercolosi (Tb) è una malattia infettiva e contagiosa, causata da un batterio, il Mycobacterium tuberculosis, chiamato comunemente Bacillo di Koch (dal nome del medico tedesco che lo scoprì). Nella maggior parte dei casi interessa i polmoni ma possono essere coinvolte altre parti del corpo. Se non trattata la Tb può portare al decesso.
Diffusione
Oggi la Tb rappresenta ancora una delle 10 principali cause di morte nel mondo. Nel 2017, 10 milioni di persone nel mondo si sono ammalate di tubercolosi e la malattia ha portato al decesso di 1,6 milioni di persone.
La Tb è presente in tutte le parti del mondo ma la maggior parte dei casi si verifica in 30 Paesi ad alta incidenza, soprattutto nel Sud Est Asiatico (in particolare India e Cina) e nel Pacifico Occidentale (62% dei nuovi casi) e in Africa (25% dei nuovi casi). In generale l’incidenza della Tb è in calo di circa il 2% l’anno (un valore che deve raggiungere il 4-5% per poter raggiungere l’obiettivo della Tb End Strategy entro il 2020). L’Italia è un Paese a bassa incidenza di Tb dove vengono notificati ogni anno circa 4000 nuovi casi.
Come si trasmette
La Tb si trasmette per via aerea, attraverso le secrezioni respiratorie emesse nell’aria da un individuo contagioso, per esempio tramite saliva, starnuto o colpo di tosse. Le persone nelle vicinanze possono inspirare i batteri e infettarsi. Attraverso le vie aeree i batteri raggiungono e si depositano nei polmoni dove cominciano a crescere e moltiplicarsi. Da lì in alcuni casi i batteri possono diffondersi attraverso il sangue ad altre parti del corpo. La trasmissione del bacillo non è facilissima. Devono ricorrere alcune condizioni essenziali:
- il malato deve essere affetto da Tb polmonare attiva (“aperta”, “bacillifera”)
- la carica batterica deve essere molto elevata
- il malato non deve essere in terapia
- il ricambio d’aria ambientale deve essere scarso o assente.
Infezione tubercolare latente
Non tutte le persone che si infettano sviluppano la malattia; il sistema immunitario, infatti, può far fronte all’infezione e il batterio può rimanere quiescente per anni. Questa condizione si chiama infezione tubercolare latente e ne è affetta circa un quarto della popolazione mondiale.
Le persone con infezione tubercolare latente non hanno sintomi e non sono contagiose. Molte persone non svilupperanno mai la malattia, altre invece possono ammalarsi anni dopo. Si stima che il 5-15% delle persone con infezione latente sviluppa la malattia nel corso della propria vita.
Le persone ad alto rischio di sviluppare la malattia tubercolare attiva includono:
- persone Hiv positive. Le persone con Hiv hanno un rischio 20-30 volte maggiore di ammalarsi di Tb se infettati. La combinazione delle due infezioni è letale: una malattia accelera il decorso dell’altra. La Tb è infatti la principale causa di morte tra le persone con Hiv
- persone affette da altre condizioni che indeboliscono il sistema immunitario (per esempio: diabete, malnutrizione)
- persone con infezione recente (
- neonati e bambini
- persone che fanno uso di tabacco o droghe
- persone anziane.
La tubercolosi è una malattia fortemente associata alle condizioni in cui vivono le persone. L’abbassamento delle difese immunitarie, infatti, può dipendere dal fatto di vivere in condizioni igieniche molto scarse e di soffrire di uno stato di malnutrizione e cattive condizioni generali di salute.
I sintomi
I sintomi della Tb polmonare sono tosse (che dura più di 3 settimane), dolore toracico, febbre e sudorazioni notturne. Nel tempo, la tosse può essere accompagnata da presenza di sangue nell’espettorato. Altri sintomi includono stanchezza e debolezza, perdita di peso. I sintomi della Tb polmonare possono essere lievi per mesi. Questo può portare ad un ritardo nella diagnosi e alla trasmissione dell’infezione.
Se la Tb è extrapolmonare, i sintomi dipendono dalla sede coinvolta.
Progressi nella diagnosi
La diagnosi di Tb ha fatto molti progressi, con test molecolari in grado di identificare in poche ore la presenza del micobatterio nell’espettorato dei pazienti con Tb polmonare, invece che in 3-4 settimane come in passato. La rapidità della diagnosi è molto importante per poter iniziare prima possibile la terapia antibiotica e interrompere la catena di trasmissione dell’infezione dal malato alle persone sane.
Trattamento
La Tb è una malattia curabile e tra il 2000 e il 2017 si stima che diagnosi e trattamento della Tb abbiano permesso di salvare circa 54 milioni di vite. Il trattamento farmacologico si basa sull’uso di diversi antibiotici per un periodo di tempo piuttosto lungo. Un trattamento regolare e completo è importante per evitare l’insorgenza di ceppi resistenti a farmaci. Un paziente deve quindi seguire alla lettera le istruzioni date dal medico riguardanti l’assunzione dei farmaci e la tempistica: è quello che si chiama “aderenza al trattamento”.
Nel caso di farmacoresistenza, è necessario utilizzare, per un periodo molto più lungo, farmaci di seconda linea, che possono essere molto più costosi e provocare più effetti collaterali.
Prevenzione
La tubercolosi è una malattia prevenibile. Globalmente si stima che 1,7 miliardi di persone siano infettate con Mycobacterium tuberculosis e il 5–15% di queste svilupperà la malattia attiva nel corso della propria vita. Pertanto, le persone con infezione tubercolare latente rappresentano un grande “serbatoio umano” per la malattia. Il trattamento preventivo può impedire l’eventuale sviluppo della malattia in futuro. Esistono più opzioni per il trattamento dell’infezione latente, l’opzione più comune è il trattamento con isoniazide (INH) per un periodo più o meno lungo. Durante la profilassi con isoniazide la maggior parte delle persone può continuare a lavorare, andare a scuola ed avere normali attività.
Attualmente l’unico vaccino a disposizione contro la tubercolosi è il vaccino vivo attenuato BCG (bacillo di Calmette Guérin) che efficace nella prevenzione di forme gravi infantili della malattia (meningite e altre forme di Tb disseminata nei neonati e nei bambini). Il vaccino è utilizzato spesso in bambini piccoli in Paesi con un’elevata incidenza di Tb. In Italia il vaccino è utilizzato solo in alcune categorie a rischio. Attualmente sono in corso numerose sperimentazioni per la ricerca di vaccini più efficaci.
Le forme resistenti
I batteri che causano la Tb possono sviluppare resistenze agli antimicrobici utilizzati per curare la malattia. La diffusione di trattamenti incompleti o non correttamente somministrati ha portato all’insorgenza di ceppi resistenti agli antibiotici. La resistenza può essere causata da terapie inefficaci, inconsistenti o parziali, come per esempio quando i pazienti non prendono tutte le medicine regolarmente perché iniziano a sentirsi meglio o quando viene prescritta una terapia inadeguata o ancora quando i farmaci utilizzati non sono stati conservati adeguatamente. Nella Mdr-Tb (multidrug resistant-Tb, multi-resistente ai farmaci) i batteri sono resistenti almeno ai due medicinali di prima linea anti Tb più potenti, l’isoniazide e la rifampicina. La Mdr-Tb va quindi curata necessariamente con farmaci di seconda linea. In alcuni casi, attualmente ancora piuttosto rari, la Mdr-Tb può trasformarsi in una forma di infezione ancora più difficile da trattare, in quanto resistente anche ai farmaci di seconda linea, e definita per questo Xdr-Tb (extensively drug-resistant, estremamente resistente). Data la limitata disponibilità di farmaci efficaci, diventa quindi essenziale tenere sotto controllo queste forme della malattia.
Eliminare la tubercolosi
Per riuscire a ridurre significativamente l’incidenza di questa malattia nel mondo, è nata nel 2001 l’alleanza globale Stop Tb, un network di oltre 1700 organizzazioni internazionali, Paesi e associazioni pubbliche e private coordinate dall’Oms, che lanciando nel corso degli anni 4 Piani globali per fermare la Tb (Global Plan to End TB 2001-2005; 2006-2015; 2011-2015; 2016-2020) ha fissato come obiettivo quello di eliminare l’epidemia di Tb nel mondo entro il 2030, così come espresso anche nei Sustainable Development Goals dell’Onu.
La storia della Tubercolosi e la Tisiofobia
L’origine della Tubercolosi si perde nella notte dei tempi, non si esclude che abbia cominciato a diffondersi fin dall’inizio della civiltà umana. Messa in ombra per secoli da malattie infettive più contagiose come la peste e il vaiolo, nel diciannovesimo secolo la tubercolosi divenne una condizione diffusa, caratterizzata da alti tassi di mortalità.
La "grande peste bianca" si diffuse molto rapidamente nelle città della rivoluzione industriale, in particolare nei distretti sovrappopolati e fabbriche insalubri, dove l'infezione era facilitata dalla promiscuità e dalle cattive condizioni di lavoro.
Nel corso del ventesimo secolo con il miglioramento delle condizioni igieniche (anche sul posto di lavoro) e l’introduzione di antibiotici selettivi (la streptomicina scoperta nel 1944) vi fu una sostanziale riduzione del numero di casi di tubercolosi nei paesi occidentali.
Come anticipato, la tubercolosi sta ora riemergendo come un problema di salute sul lavoro, in particolare per i medici del lavoro responsabili della sorveglianza sanitaria del personale ospedaliero. Oggi la comunità scientifica concorda sul fatto che il rischio di tubercolosi in questa categoria di lavoratori sia coerente superiore rispetto alla popolazione generale.
All'inizio del secolo scorso la maggioranza degli scienziati non credeva nella potenziale
trasmissione di questa malattia al personale ospedaliero, questa teoria era supportata solo da a pochi studiosi, tra cui Luigi Devoto (1864-1936), fondatore e primo editore della rivista “La Medicina del Lavoro”.
La prima prova della contagiosità di tubercolosi
La natura contagiosa della tubercolosi era stata suggerita per la prima volta da Aristotele, filosofo greco e naturalista (384-322 a.C); da lì il dibattito sulla contagiosità della tubercolosi rimase in sospeso fino al Rinascimento, quando la trasmissibilità della malattia fu nuovamente supportata dal medico e umanista Girolamo Fracastoro (1483-1553).
Nel secolo successivo, il problema della tubercolosi e il suo trattamento continuarono ad emergere molto lentamente, anche se ci furono alcune innovazioni, sebbene isolate; in Italia, ad esempio, la città di Lucca nel 1699 fu emanato un decreto che richiedeva la distruzione di tutti gli oggetti appartenenti a una persona morta di tubercolosi. Inoltre, i medici a Lucca erano obbligati a segnalare i nomi di tutte le persone con malattia TBC nota o sospetta, indipendentemente dallo stato sociale della persona infetta.
Tra gli scienziati, i patologi italiani Antonio Maria Valsalva (1666-1723) e Giovanbattista Morgagni (1682-1771) sostennero la tesi della contagiosità della tubercolosi; di solito evitavano di eseguire necropsie su pazienti con questa malattia, conoscendo l'alto rischio di infezione. Morgagni, in particolare, non permise ai suoi studenti di partecipare alle autopsie su casi sospetti di tubercolosi, per salvaguardare la loro salute.
Il secolo successivo fu il periodo di massima diffusione della tubercolosi; l'aumento del numero di pazienti ricoverati negli ospedali portò ad una maggiore prevalenza della malattia tra gli operatori sanitari, a testimonianza i molti medici deceduti per tubercolosi contratta nei reparti ospedalieri o durante l'esecuzione di autopsie. Tra le vittime, Marie Francois Xavier Bichat (1771-1802), teorico della patologia tissutale, e il suo allievo René Laennec (1789-1826), noto per l'invenzione dello stetoscopio.
Contagionisti e anti-contagionisti: il contributo di Luigi Devoto
Durante i decenni seguenti fu aperto un dibattito scientifico internazionale sul rischio significativo per gli operatori sanitari di contrarre la tubercolosi durante la cura dei pazienti infetti. Anche se Robert Koch (1843-1910) aveva scoperto il bacillo responsabile della malattia nel 1882, rendendo possibile classificare ufficialmente la tubercolosi tra le alte malattie infettive, c'erano molti dubbi sulla trasmissione dell'agente patogeno dal paziente al medico o infermiere.
Nello stesso anno in cui Koch scoprì Mycobacterium tuberculosis, Charles Theodore Williams (1838-1912) del "Brompton Hospital for Consumption", pubblicò un articolo in cui affermava di non mai rilevato casi di tubercolosi tra gli operatori sanitari nel suo ospedale.
A partire dall'articolo di Williams, si svilupparono due scuole di pensiero nella comunità scientifica internazionale: i "contagionisti", concentrati principalmente nell'Europa meridionale (in particolare in Spagna e in Italia) e gli "anti-contagionisti" nel nord Europa e negli Stati Uniti.
Tra i seguaci del "contagionismo della tubercolosi" dobbiamo ricordare la figura del medico italiano Luigi Devoto, un pioniere nel campo della medicina del lavoro e fondatore del primo istituto nel mondo interamente dedicato alla diagnosi e il trattamento delle malattie professionali, la “Clinica del Lavoro “a Milano.
Devoto affermò di aver prima affrontato i temi della medicina sociale e della medicina del lavoro studiando la tubercolosi come malattia professionale degli operatori sanitari.
Si interessò al problema della tubercolosi tra gli infermieri.
Devoto aveva una visione molto chiara del problema del "rischio di terze parti", collegato alla possibilità che gli infermieri infetti da tubercolosi potessero poi trasmettere la malattia ai propri parenti e pazienti. Quindi, il giovane clinico italiano affrontò il problema delle malattie legate al lavoro a partire da un'analisi della diffusione della "tubercolosi polmonare negli infermieri ospedalieri.
Contrariamente a quanto stava accadendo nel sud Europa, nei paesi di lingua inglese prevalse la tesi degli anti-contagionisti e gli argomenti contro di essa furono fortemente criticati e presentati come il risultato di una insensata e irragionevole
“Pthisiophobia” (paura della [tubercolosi] contratta.
Nei primi anni del ventesimo secolo, Fishberg e Dublino, mediante una sorta di metanalisi di studi su oltre 18.000 lavoratori nei sanatori europei, affermarono l'assenza di rischi per TBC. Pertanto, in molti ospedali statunitensi il rischio di infezione iniziò a essere sottovalutato; infermieri e dottori smisero di indossare le
mascherine durante l'assistenza ai pazienti con tubercolosi.
Riconoscimento Tardivo
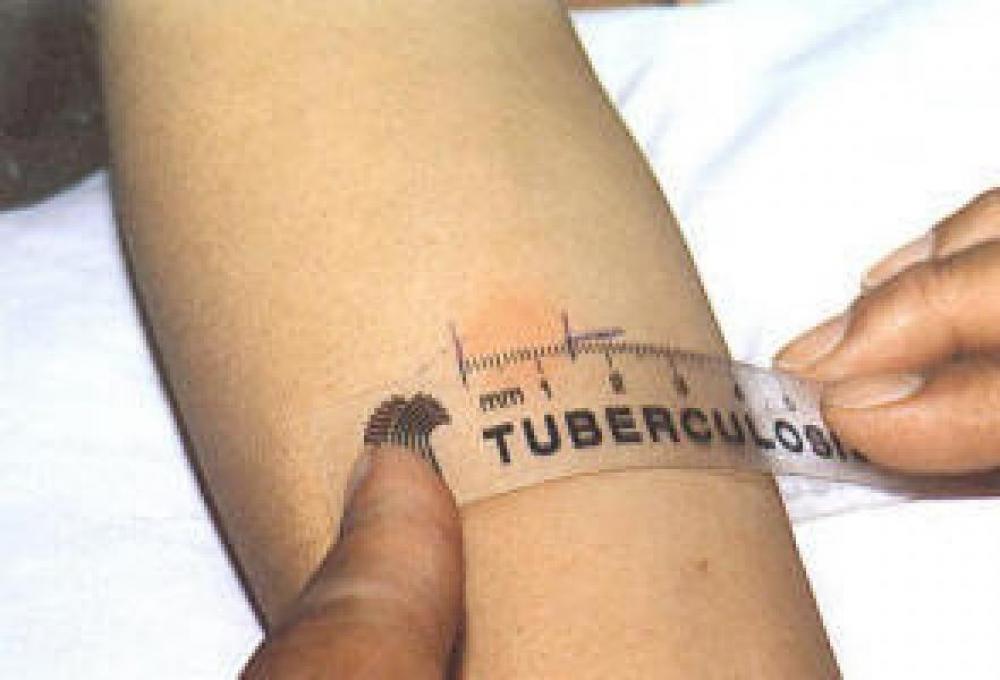
Nei primi decenni del ventesimo secolo furono due i fattori che favorirono il riconoscimento del rischio di trasmissione della tubercolosi agli operatori sanitari. Nel 1907, il medico francese Charles Mantoux (1877-1947) introdusse un nuovo metodo per la diagnosi della tubercolosi mediante iniezione intra-dermica, di 5 UI di PPD-S oppure 1-2 UI di PPD-RT23, che sono derivati proteici purificati della tubercolina (PPD, Purified Protein Derivative), per valutare la reazione locale dell'organismo a distanza di alcuni giorni.
Il Test cutaneo alla tubercolina (TST), che era più economico di una radiografia del torace (CXR), rese possibile rilevare la tubercolosi tra il personale ospedaliero attraverso un metodo riproducibile, standardizzato ed economico e osservando la popolazione attiva nel tempo. In secondo luogo, il miglioramento delle condizioni igieniche comportò una riduzione della diffusione della tubercolosi nella popolazione generale, ma portò anche a un abbassamento delle difese contro questa malattia nelle generazioni future.
Nonostante questo e diverse prove scientifiche, il rischio di trasmissione della tubercolosi da paziente a operatori sanitari fu accettato solo negli anni '50.
Diverse ipotesi possono spiegare le ragioni di un tale riconoscimento tardivo. Prima di tutto, si riteneva che la conoscenza della trasmissibilità della malattia al personale ospedaliero avesse portato ad una situazione in cui gli ospedali privati avrebbero potuto rifiutare di ricoverare i pazienti con TBC.
Pertanto alcuni studiosi hanno continuato a sostenere la tesi degli anti-contagionisti, spesso in buona fede, credendo che era maggiore l'incidenza di casi tra i lavoratori a causa di un maggiore controllo e sorveglianza piuttosto che ad un reale aumento della malattia. Secondo questa ipotesi, era semplicemente più probabile diagnosticare una forma lieve di TBC.
Per mediare tra gli anti-contagionisti e teorie contagioniste, fu suggerito che
l'alta frequenza della conversione TST non significava necessariamente che tutti gli operatori stessero sviluppando una forma attiva di tubercolosi.
Tra il 1931 e il1936 Amberson and Riggins all'ospedale Bellevue a New York osservò che solo 8 su 539 infermieri nel loro dipartimento avevano sviluppato la forma attiva di tubercolosi (1,5%), di cui 6 avevano sofferto di una forma lieve e facilmente curabile.
Al giorno d'oggi è ampiamente riconosciuto che una persona con "infezione da tubercolosi latente", sebbene in realtà infetto dal bacillo, non è affetto da malattia attiva e non è contagioso, ma presenta un rischio del 10% di progressione verso una forma palese, specialmente nei due anni successivi all'infezione.
Negli anni '30 il tasso di mortalità da tubercolosi fu molto più basso tra medici ed infermieri rispetto ad altri gruppi professionali, possibilmente in parte a causa di diagnosi precoci in questa categoria, ma anche a reddito più elevato e migliori condizioni igieniche.
Solo nel
Negli anni '50, il rapido declino della tubercolosi in tutte le classi, ad eccezione degli operatori sanitari, riaccese il dibattito sulla sicurezza di questi lavoratori, che ancora oggi ci trasciniamo.
Oggi, il rischio verso terzi e l’infezione tubercolare latente rappresentano una nuova sfida sanitaria negli ospedali.
Da “Phthisiophobia”:thedifficultrecognitionof transmissionoftuberculosistohealthcareworkers
M.A.RIVA,PAOLA ROBERTA PLOIA,S.ROCCA,G.CESANA ResearchCentreonPublicHealth,U

 di
di