Infermieri. Gestione del paziente in ECMO. Revisione della letteratura
Per gestire l’ECMO garantendo la clinical best practice al fine di migliorare gli outcomes del paziente e ridurne la mortalità, è necessario standardizzare le procedure messe in atto.
Lo studio qui preso in esame ha effettuato una revisione di letteratura indicizzata ed ha raccolto le linee guida e protocolli della ELSO (Extracorporeal Life Support Organization) e di alcuni centri ECMO a livello internazionale, al fine di uniformare le procedure di assistenza al paziente sottoposto ad ECMO.
Cos’è l’ECMO
L'Ecmo, ossigenazione extracorporea a membrana (Extra Corporeal Membrane Oxygenation), è una tecnica che supporta le funzioni vitali mediante circolazione extracorporea, aumentando l’ossigenazione del sangue, riducendo i valori ematici di anidride carbonica (CO2), incrementando la gittata cardiaca ed agendo sulla temperatura corporea. Permette, in condizioni di severa insufficienza respiratoria e/o cardiaca, di mettere a riposo cuore e polmoni vicariandone la funzione ventilatoria e di pompa.
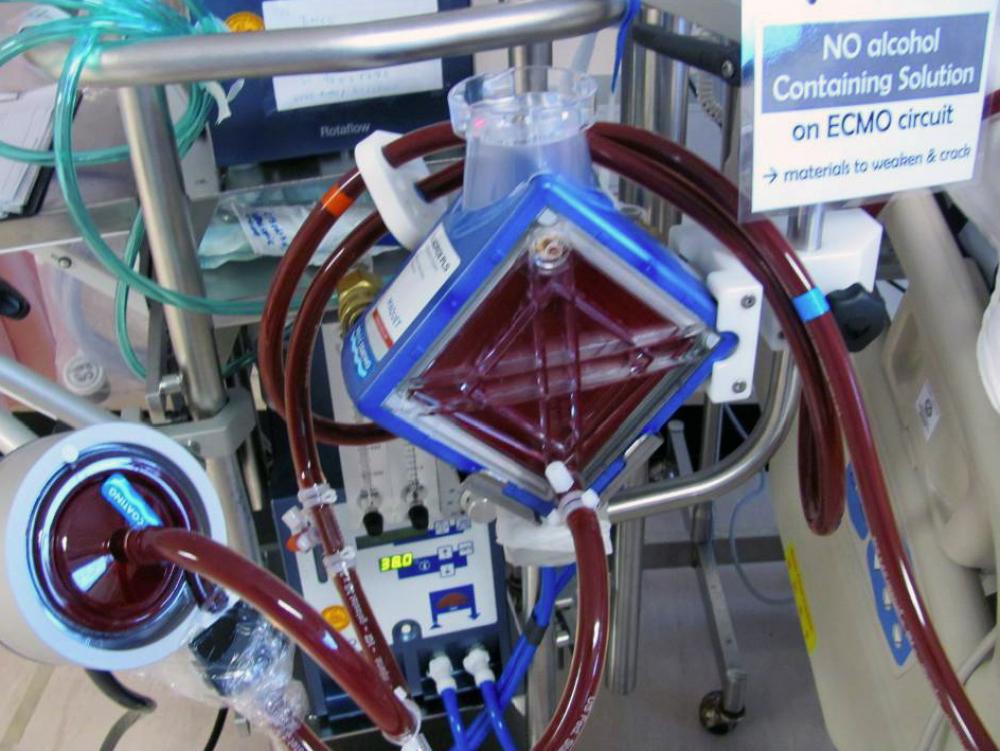
Il sistema Ecmo è fondamentalmente composto da una pompa, un ossigenatore e un riscaldatore di sangue e la tecnica di circolazione extracorporea viene effettuata mediante l'incannulazione di vene centrali (solitamente giugulare interna o femorale) e arteria, potendosi configurare così - pur esistendone altre - due fondamentali tipologie di Ecmo:
- la Ecmo-vv (veno-venosa): sostiene la funzione polmonare mediante ventilazione ed ossigenazione del sangue. Solitamente viene effettuata tramite accessi vascolari in vena giugulare interna ed in vena femorale e può essere utilizzata in condizioni di grave insufficienza respiratoria solo se la funzione cardiaca sia preservata, non fornendo alcun supporto emodinamico, se non indiretto.
- la Ecmo-va (veno-arteriosa): sostiene inoltre la funzione di pompa cardiaca. Con accessi vascolari in vena ed arteria femorale, sostiene anche il circolo, avendo una diretta azione emodinamica, agendo sull'output cardiaco e, quindi, direttamente sulla pressione arteriosa; trova indicazione nella gestione dei gravi quadri di ipoperfusione sistemica e nella rianimazione cardiopolmonare.
Le indicazioni all'uso dell'Ecmo sono rappresentate da tutte quelle situazioni nelle quali risulti altamente compromesso ed insufficiente il sistema cardio-respiratorio, con ipossia refrattaria al trattamento medico massimale (P/F<100; PH <7.2), arresto cardiaco refrattario, embolia polmonare massiva con quadro di shock e/o controindicazione alla terapia riperfusiva mediante agente trombolitico, quadri di shock cardiogeno conseguenti ad estesi infarti miocardici o a complicanze di interventi di cardiochirurgia, aritmie ventricolari refrattarie, intossicazione da farmaci cardioattivi. Ulteriore indicazione è la presenza di severa ipotermia, inferiore a 32°C.
L’ECMO team è formato da: cardiochirurgo, anestesista rianimatore, medico intensivista, cardiologo, infermiere di terapia intensiva, perfusionista, nutrizionista e fisioterapista.
Risultati dello studio
Il rapporto di assistenza deve essere 1:1 (un infermiere per ciascun paziente con ECMO).
L’attività di nursing giornaliero nel paziente con ECMO prevede un accurato esame testa-piedi per controllare il normale funzionamento degli organi, rivelare eventuali problematiche e definire un piano di gestione infermieristica. Sono riportate di seguito le attività infermieristiche principali che sono necessarie per un paziente con ECMO:
Gestione del sito di incannulazione e medicazione
Gli infermieri sono responsabili di rinnovare la medicazione ogni qual volta questa risulti bagnata, scollata o ci sia un accumulo di sangue al di sotto. Per l’esecuzione della medicazione si utilizzano le linee guida relative alla gestione dei cateteri venosi centrali, è da preferire l’utilizzo di medicazioni trasparenti in poliuretano in quanto permettono la visualizzazione diretta del sito.
È necessario assicurare le cannule direttamente all’arto in almeno due punti utilizzando come sistemi di fissaggio o i punti di sutura o i tape adesivi.
Il circuito non deve essere trazionato e non deve entrare in contatto con antisettici contenenti alcool, incluso il Triclosan, in quanto potrebbero causare danni ai componenti del sistema.
- Controllo del circuito
Ogni circa 4 ore vanno ricercati coaguli e trombi mettendo in controluce il circuito: solo così è infatti possibile vedere l’eventuale presenza di aggregati.
- Monitoraggio della temperatura corporea
- Monitoraggio della vascolarizzazione degli arti
I pazienti sottoposti ad ECMO hanno un elevato rischio (10-70%) di andare incontro ad ischemia degli arti inferiori e superiori con riduzione di apporto di ossigeno dalle coronarie. Responsabilità infermieristica è quella di controllare ogni ora lo stato neurovascolare degli arti inferiori 8 basandosi su: assenza di polsi periferici palpabili, cute fredda e pallida. Caratteristica dell’ischemia è la cute marezzata, discromica che diventa alla fine cianotica.
- Gestione e monitoraggio della terapia anticoagulante
A causa del continuo contatto tra il sangue e la superficie non-endoteliale del circuito, l’uso dell’ECMO è associato ad una risposta infiammatoria che causa uno stato di ipercoaguabilità. Per tale motivo è necessario somministrare al paziente una terapia anticoagulante in grado di evitare l’originarsi di tromboembolie, il farmaco di elezione è l’eparina non frazionata. Per poter gestire adeguatamente l’infusione di eparina è necessario eseguire delle indagini cliniche accurate e tempificate. La maggior parte dei centri ECMO utilizza come sistema di monitoraggio del livello di scoagulazione l’ACT, mentre per la valutazione del sistema coagulativo sono invece utilizzati alcuni markers specifici come: AT III, fattore Xa e TEG.
- Sedazione e somministrazione farmaci
- Monitoraggio della diuresi e gestione della nutrizione
- Monitoraggio dei parametri ematici
- Esecuzione di procedure invasive
- Mobilizzazione quotidiana del paziente
Prevenzione, precoce individuazione e immediato trattamento delle complicanze
La prevenzione e la precoce individuazione delle possibili complicanze è la parte più importante del processo di assistenza al paziente con ECMO. Le principali sono:
- La decannulazione accidentale è un’emergenza che può portare al rapido decesso del paziente a causa dell’emorragia massiva. La prevenzione è fondamentale, per questo devono esser utilizzati punti di sutura o tape adesivi e deve essere inoltre monitorata la lunghezza della porzione esterna delle cannule. Il circuito non deve mai esser tenuto in tensione. Nei pazienti agitati è necessario somministrare sedativi, così da evitare movimenti bruschi. –
Il rischio emorragico è la complicanza più frequente a causa della somministrazione della terapia sistemica anticoagulate. In caso di sanguinamento il principale obbiettivo è quello di ripristinare il normale status del sistema coagulativo, ciò implica ridurre l’infusione continua di eparina con un continuo monitoraggio dell’ACT e del PTT ed iniziare immediatamente la trasfusione di piastrine.
- Circa il 20% dei pazienti con ECMO va incontro a complicanze infettive. Questa elevata incidenza va attribuita all’immunodepressione del paziente, alle numerose procedure assistenziali e alla prolungata degenza ospedaliera. Dal punto di vista infermieristico è quindi importante mettere in atto tutte quelle misure e quelle tecniche che permettano di evitare lo svilupparsi di tali infezioni.
da:
GESTIONE INFERMIERISTICA DEL PAZIENTE CON EXTRA-CORPOREAL MEMBRANE OXYGENATION: UNA REVISIONE DI LETTERATURA A cura di E. Fraboni, S. Ortolani * Infermiera, Istituto Santo Stefano Ancona ** Direttore ADP CdL Infermieristica Ancona
medicinaurgenza.it

 di
di